نجات هشت زندگی با یک امضا آماده اید زندگی هدیه کنید؟
دکتر ایزی: دکتر ایزی: با یک تصمیم ساده و یک امضا، می توان زندگی های بسیاری را نجات داد. اهدای عضو از فردی که گرفتار مرگ مغزی شده، فرصتی است که می تواند به هشت انسان امید و زندگی باردیگر بدهد.
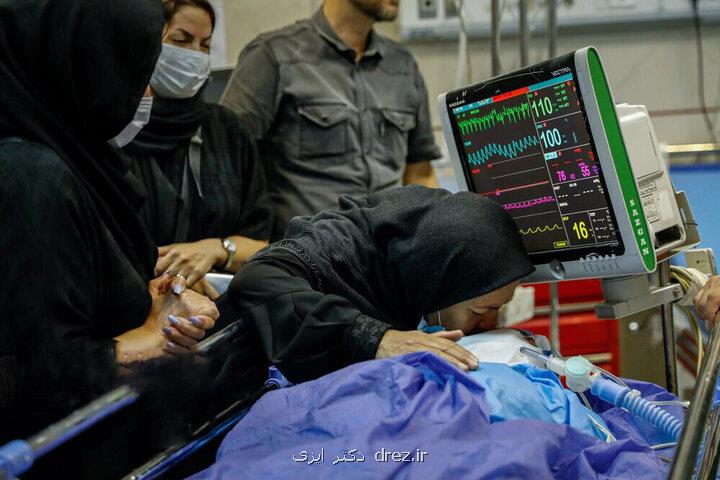
خبرگزاری مهر - گروه سلامت: مادر کنج تخت ایستاده بود. دست پسرش را در دستانش گرفته بود، انگار هنوز می توانست رد گرمای جانش را در آن حس کند. قفسه سینه اش با صدای یکنواخت دستگاه بالا و پایین می رفت، مثل یک نفس مصنوعی که به زور زندگی را در بدن نگه می داشت. پدر، ساکت و مبهوت، به چشمان بی جان پسر خیره شده بود. اشک در نگاهش می درخشید، همان لحظه ای که پزشک آرام و شمرده اظهار داشت: «فرزندتان گرفتار مرگ مغزی شده… دیگه بازگشتی در کار نیست.» سکوت در اتاق طنین انداخت. انگار زمان برای چند ثانیه ایستاد. مادر با صدایی لرزان، زیر لب زمزمه کرد: «ولی هنوز نفس می کشه… یعنی زنده ست، نه؟» پزشک به آرامی سر تکان داد. اظهار داشت که مغز برای همیشه خاموش شده. دستگاه ها فقط بدن را نگه داشته اند، نه زندگی را. اگر زود تصمیمی گرفته نشود، آن چه از جان باقیمانده، از بین خواهد رفت؛ اعضایی که می توانند نجات بخش باشند، نابود می شوند. همان لحظه، در بیمارستان، در اتاقی دیگر، دختری جوان منتظر یک قلب بود؛ مردی در صف پیوند کبد ایستاده بود و زنی، آخرین امیدش را به کلیه ای بسته بود که شاید هیچگاه نرسد. همه شان، چشم به تصمیم این خانواده دوخته بودند. اگر مادر و پدر دل از جسم فرزندشان می کندند، اگر به اهدای اعضایش رضایت می دادند، می شد جان باردیگر ای بخشید؛ نفسی که باردیگر در ریه ای جاری شود، قلبی که باز بتپد، چشمی که روشنی ببیند. شاید پایان پسرشان، آغازی می شد به منظور زندگی دیگران. در همین نقطه از داستان، جایی که مرز میان مرگ و زندگی تنها به یک تصمیم وابسته است، ما به سراغ کسی رفتیم که سال هاست با این لحظات نفس گیر سر و کار دارد؛ امید قبادی ناب، رییس هیات مدیره انجمن اهدای عضو ایرانیان. با او به گفتگو نشستیم تا از پشت پرده این تصمیم های بزرگ، از احساس خانواده ها و از جان هایی که باردیگر زندگی را لمس می کنند، بیشتر بدانیم. آقای دکتر بعنوان نخستین سوال؛ موضوع پیوند اعضا از چه سالی شروع شد؟ موضوع پیوند اعضا از بیماران مرگ مغزی با فتوای تاریخی حضرت امام خمینی (رحمةالله علیه) در ۳۱ اردیبهشت ۱۳۶۸ شروع شد. این فتوا توسط استاد ایرج فاضل از حضرت امام گرفتن شد لذا این تاریخ در تقویم ملی کشورمان به عنوان «روز ملی اهدای عضو» ثبت گردید. دو سال بعد، مقام معظم رهبری نیز فتوای خویش را صادر فرمودند. اما ۱۱ سال بعد از فتوای امام، یعنی در سال ۱۳۷۹، قانون مرتبط در مجلس تصویب گردید و بعد از دو سال دیگر، آیین نامه آن توسط هیات دولت به تصویب رسید. در واقع، از سال ۱۳۸۱ پیوند اعضا از افراد مرگ مغزی به شکل عملی در کشور شروع شد. نقش پیوند عضو در نظام سلامت چگونه تعریف می شود؟ بیماری که نیازمند پیوند عضو است، در واقع هیچ راه درمانی جز تعویض آن عضو ندارد. تنها در مورد کلیه، سه گزینه درمانی وجود دارد: دیالیز، پیوند از فرد زنده و پیوند از فرد مرگ مغزی. اما برای اعضایی مانند قلب، کبد، ریه، روده کوچک و لوزالمعده، هیچ جایگزینی وجود ندارد و تنها راه نجات، پیوند عضو است.
آیا فرد زنده می تواند اهداکننده باشد؟ در مورد کلیه بله؛ هر فرد می تواند یکی از کلیه های خویش را اهدا کند، چون که حتی با یک کلیه سالم هم میتوان زندگی کرد. در مورد سایر اعضا، مانند کبد و ریه، امکان اهدا بخشی از عضو وجود دارد. برای نمونه، والدین می توانند بخشی از کبد یا ریه خویش را به فرزندشان اهدا کنند. شگفتی خلقت انسان اینست که این بخش های اهدایی، بعد از پیوند، بازسازی می شوند و به اندازه طبیعی می رسند. آمار پیوند در ایران چگونه است؟ در کشور، سالانه حدود ۷۰۰ پیوند کبد تنها در یک مرکز صورت می گیرد که این رقم در مقایسه با مرکز دوم در آمریکا با حدود ۴۸۰ پیوند، قابل توجه است. بنابراین ایران را «امپراتوری پیوند کبد» می نامند. مرگ مغزی و فرصت طلایی برای اهدای عضو چقدر است؟ فردی که گرفتار مرگ مغزی می شود، نهایتا تا ۱۴ روز با دستگاه تنفس مصنوعی زنده می ماند. در این زمان باید تصمیم برای اهدای عضو گرفته شود. مرگ مغزی در ایران بیشتر در رده سنی ۲۰ تا ۴۰ سال رخ می دهد و شایع ترین علت آن، ضربه به سر در اثر تصادفات جاده ای است. پیوند اعضا به شکل مجانی است؟ یکی از خاصیت های منحصر به فرد ایران اینست که پیوند اعضا از افراد مرگ مغزی کاملا مجانی صورت می گیرد. این تفاوت بزرگ با خیلی از کشورهای دیگر است که در آنها بیمار مجبور است برای دریافت پیوند از اعضاء فرد مرگ مغزی هزینه های قابل توجهی پرداخت کند. این امر نه تنها نشان دهنده سطح بالای فرهنگ ایثار در ایران است، بلکه موجب دسترسی بیشتر افراد نیازمند به پیوند می شود. ایران در این حوزه دستاوردهای قابل توجهی دارد که شایسته معرفی جهانی است. قوانین در ارتباط با صادرات اعضا و اهدای عضو اتباع چیست؟ در ایران صادرات اعضا (یا ارگن ترافیکینگ) به هیچ وجه مجاز نیست و مطابق قانون کشور به شکل جدی با آن برخورد می شود. این سیاست یکی از نقاط قوت و قابل دفاع در نظام سلامت ایران است که مانع سوءاستفاده از وضعیت بحرانی افراد نیازمند پیوند در کشورهایی دیگر می شود. علاوه بر این، پیوند اعضا بین ایرانیان و اتباع خارجی (مانند افغان ها) تنها در صورتی مجاز است که فرد دارای شناسنامه ایرانی یا کد آمایش باشد. این قوانینی که برای پیوند اعضا از اتباع افغان به افغان ها و بالعکس وضع شده، به منظور پیشگیری از سوءاستفاده و تجارت غیرقانونی اعضا است. از نظر پزشکی، مغز دستور تنفس را به ریه ها می دهد، اکسیژن وارد بدن شده و به گره پیشاهنگ قلب می رسد که با تولید جریان الکتریکی، ضربان قلب را بوجود می آورد. وقتی مغز از کار می افتد، این چرخه قطع می شود. در این شرایط، تنها با استفاده از دستگاه میتوان قلب و سایر اعضا را برای مدت محدودی زنده نگه داشت، تا برای پیوند مورد استفاده قرار گیرند. هر فرد مرگ مغزی می تواند تا ۸ انسان را نجات دهد هر ضربه ای به بدن انسان، برای فرد مقابل با علائمی چون ورم همراه است؛ اما مغز در فضایی بسته به نام جمجمه قرار دارد که تنها ۳ تا ۵ میلی متر فضای بین مغز و استخوان دارد. با وارد شدن ضربه، مغز آغاز به ورم می کند و زمانیکه دیگر جایی برای ورم باقی نمی ماند، به رگ هایی که غذا و اکسیژن را به مغز می رسانند فشار می آید و جریان خون قطع می شود. در این شرایط، مغز فرمان تنفس را صادر نمی کند و فرد بی هوش روی زمین می افتد.» یکی از شگفتی های خلقت خداوند، گره کوچکی در قلب است که می تواند تا ۶ تا ۸ دقیقه بدون اکسیژن هم ضربان ایجاد نماید. اگر اورژانس در این زمان برسد و با لوله گذاری، اکسیژن مصنوعی به ریه ها برساند، قلب گول می خورد و ما ۴ تا ۶ ساعت فرصت داریم فرد را به بیمارستان منتقل نماییم.
مرگ مغزی با کما اشتباه گرفته نشود! بین کما و مرگ مغزی تفاوت جدی وجود دارد، اما از نظر ظاهری حتی برای پزشکان با سابقه نیز امکان دارد شباهت داشته باشد. فرد در کما، مغزش زنده است ولی ارتباطی با محیط ندارد؛ در حالیکه مرگ مغزی یعنی نابودی کامل مغز و فقدان برگشت پذیری. در این حالت، فرد فوت شده است، حتی اگر ضربان قلب روی مانیتور دیده شود یا قفسه سینه بالا و پایین برود، که این ناشی از دستگاه تنفس مصنوعی است. دو نوع مرگ در پزشکی را توضیح دهید در پزشکی دو نوع مرگ داریم: مرگ معمولی یا مرگ قلبی (کاردیوپولمونری) که ۹۹ درصد مرگ ها را شامل می شود و مرگ مغزی که تنها یک درصد است. اما همین یک درصد می تواند نجات بخش باشد. یک فرد مرگ مغزی می تواند بین ۱ تا ۸ عضو حیاتی مانند قلب، کلیه ها، کبد، ریه ها، روده کوچک و لوزالمعده اهدا کند و جان بیماران را نجات دهد. همینطور تا ۵۳ نسج مانند قرنیه، تاندون، دریچه قلب و پوست نیز قابل برداشت هستند که می توانند کیفیت زندگی افراد گرفتار معلولیت را بهبود ببخشند. زمان طلایی برای برداشت اعضا و نسوج چه زمانی است؟ فرد مرگ مغزی تنها تا ۱۴ روز با دستگاه قابل نگهداری است. اما در مورد نسوج، اگر بدن شخص فوت شده (در مرگ قلبی) زیر ۶ ساعت به سردخانه منتقل شود، میتوان نسوج را تا ۱۲ ساعت و قرنیه ها را تا ۲۴ ساعت برداشت کرد. ازاین رو زمان بندی در برداشت عضو یا نسوج از اهمیت بالایی برخوردار می باشد. لزوم فرهنگ سازی گسترده برای شناخت دقیق مرگ مغزی، جداسازی آن از مفهوم کما و آشنایی با ظرفیت نجات بخش در اهدای عضو مهم می باشد و هر فرد مرگ مغزی می تواند نجات بخش زندگی چند انسان دیگر باشد؛ دانستن این حقیقت، یک مسئولیت انسانی است.
تفاوت مرگ مغزی و کما؛ از دیدگاه پزشکی را توضیح دهید تفاوت اساسی بین کما و مرگ مغزی در اینست که در مرگ مغزی به معنای توقف کامل و برگشت ناپذیر عملکرد مغز است. اما کما حالتی است که مغز موقتاً عملکرد ندارد. در این شرایط، فرد در وضعیت نباتی قرار می گیرد، اما امکان دارد با درمان بهبود یابد و ارتباطش با محیط از سر گیرد. اما در مرگ مغزی، این امکان وجود ندارد و فرد فوت شده است. فرد مرگ مغزی به صورت ظاهری مانند فردی است که در کما قرار دارد. بنابراین تشخیص دقیق بین مرگ مغزی و کما برای خانواده ها دشوار می باشد. در واقع، باید بگویم که هر فرد مرگ مغزی می تواند اعضاء حیاتی خویش را برای نجات دیگران اهدا کند. دستاوردهای ایران در پیوند اعضا را توضیح دهید ایران از سال ۱۳۶۸ که با فتوای حضرت امام خمینی (ره) پیوند اعضا شروع شد، به رتبه نخست در اهدای عضو در خاورمیانه دست یافته است. هم اکنون، ایران در پیوند کبد رتبه نخست را در جهان دارد. در یک مرکز در ایران، سالانه ۷۰۰ پیوند کبد صورت می گیرد که این تعداد از مراکز معتبر جهانی مانند پیتسبورگ آمریکا که ۴۸۰ پیوند کبد انجام می دهد، پیشی گرفته است. ایران امپراتوری پیوند کبد جهان شناخته می شود و این موفقیت، نتیجه تلاشهای مستمر در زمینه پزشکی و فرهنگ سازی است. با ادامه این روند و افزایش آگاهی عمومی، می توانیم بیشتر از همیشه به نجات جان انسان ها کمک نماییم.
مقایسه فرهنگ های مختلف در اهدای عضو چگونه است؟ اسپانیا و ایتالیا با روحیات مشابه به ایران، به خوبی در زمینه مرگ مغزی و اهدای عضو پیشرفت کرده اند. در این کشورها، مردم به خوبی می دانند که مرگ مغزی مساوی با مرگ است و این آگاهی سبب شده که میزان رضایت مردم برای اهدای عضو بالا باشد. اگر بخواهیم به مشکلات و چالش های موجود در ایران اشاره نماییم، همچون تعداد بالای افراد در صف انتظار پیوند اعضا (۲۷ تا ۲۸ هزار نفر) و فوت ۷ تا ۱۰ نفر روزانه در این فهرست. این در شرایطی است که سالانه ۶ تا ۷ هزار عضو قابل پیوند به علت عدم رضایت خانواده ها از دست می روند. در اهدای عضو، نقش فرهنگ ۵۰ درصد است. یعنی اگر جامعه و مردم آگاهی لازم را نداشته باشند، حتی با وجود پیشرفت های تکنولوژیک، نمی توان به اهداف مطلوب رسید. در واقع، فرهنگ سازی در زمینه مرگ مغزی و اهدای عضو نقش تعیین کننده ای دارد. باید رسانه ها در طول سال به صورت مستمر بر روی موضوع اهدای عضو و مرگ مغزی کار کنند و فقط بمناسبت هایی مانند هفته نفس یا تاریخ های خاص محدود نشوند. رسانه ها باید در طول سال، این مورد را برای مردم باز کنند تا آگاهی و رضایت عمومی برای اهدای عضو بیشتر شود.
یکی از چالش های اساسی در این حوزه، باور نکردن «مرگ مغزی» بعنوان مرگ قطعی است. این مورد به وضوح نشان داده است که هنوز در خیلی از جوامع، همچون ایران، تفاوت های فرهنگی و عدم آگاهی کافی موجب می شود که خانواده ها نتوانند به سادگی رضایت دهند. ازاین رو، فرهنگ سازی در سطح جامعه در زمینه مرگ مغزی و اهدای عضو ضروری می باشد. نقش رسانه ها و مسئولان در تغییر فرهنگ چیست؟ گویی رسانه ها نقش بسیار حیاتی در این فرایند دارند. رسانه ها باید به صورت مستمر در طول سال به مردم آگاهی دهند و تنها بمناسبت های خاص مانند «هفته نفس» محدود نشوند. رسانه ها می توانند آگاهی سازی جامعه را تسریع کنند و نقش بی بدیلی در افزایش رضایت خانواده ها ایفا کنند. این مسئله بخصوص وقتی که با علم و پیشرفت های پزشکی ترکیب شود، می تواند تغییرات قابل ملاحظه ای در نرخ اهدای عضو ایجاد نماید. کارت اهدای عضو یکی دیگر از ابزاری است که می تواند در فرهنگ سازی مؤثر باشد. اما نکته اینجاست که کارت اهدای عضو تنها یک جنبه نمادین دارد و باید رضایت خانواده در هنگام مرگ مغزی وجود داشته باشد. اعلام تمایل به اهدای عضو در طول زندگی بخصوص برای افراد زیر ۱۸ سال که کارت اهدای عضو دارند، در دسترس بودن کارت های اهدای عضو روی گواهینامه ها، می تواند بسیار مؤثر باشد. نمونه موفقیت آمیز این طرح در کشورهای مختلف، بخصوص در آمریکا، می تواند الگویی برای ما باشد.
مقاومت و چالش های طولانی مدت در ایران بطور دقیق تر، در ایران، فرهنگ سازی و تغییر نگرش ها به زمان و تلاش زیادی نیاز دارد. در حالیکه از سال ۸۴ تلاشهای زیادی برای معرفی کارت اهدای عضو شروع شده، تا سه ماه پیش، این روند با مشکلات زیادی مواجه بوده است. اما با پیگیری های مستمر، حال گواهینامه های رانندگی می توانند نشان اهدای عضو را هم داشته باشند، که نقطه عطفی در این راه به حساب می آید. این نشان داده است که پیشرفت و تغییر در سیاستها می تواند در نهایت تاثیر گذار باشد. مشارکت مردم و رشد سریع کارت های اهدای عضو یکی از نکات جالب توجه، افزایش چشم گیر کارت های اهدای عضو است که روی گواهینامه ها قرار می گیرد. این نشان دهنده تمایل بالای مردم برای مشارکت در فرهنگ اهدای عضو است، حتی بدون این که تبلیغات گسترده ای صورت گیرد. با وجود این که پویش ها هنوز شروع نشده، این آمار نشان دهنده تغییر تدریجی در نگرش ها و آگاهی مردم است. این موفقیت، به ویژه در مقایسه با آمارهای گذشته، بطور دقیق تر از تلاشهای سردار حسینی و تیمش در پلیس راهور تهران و همکاری با وزارت بهداشت و سایر نهادها حکایت دارد.
زمان طلایی برای اهدای اعضا چه زمانی است؟ زمان برای برداشت اعضاء فرد مرگ مغزی بسیار حیاتی می باشد. اعضاء فرد مرگ مغزی فقط در بازه زمانی مشخصی قابلیت برداشت دارند. برای نمونه، ریه ها تنها تا ۲۴ ساعت بعد از مرگ مغزی قابل اهدا هستند. قلب هم تنها در ۴۸ تا ۷۲ ساعت اول قابل برداشت است. در صورتیکه از این زمان بگذرد، اعضا دیگر قابل استفاده نیستند. در کشورهای پیشرفته ای مانند اسپانیا که در زمینه اهدای عضو پیشرفت زیادی داشته اند، مردم به خوبی می دانند که مرگ مغزی مساوی با فوت است لذا درصد رضایت از اهدای عضو در آنجا ۹۱ درصد است. اما در ایران، این روند به صورت معمول ۶۰ تا ۹۰ ساعت طول می کشد، چون که خانواده ها احتیاج به زمان دارند تا به صورت کامل متوجه شوند که فرد عزیزشان فوت شده است. در ایران، خیلی از خانواده ها زمانیکه به آنها اعلام می شود که عزیزشان گرفتار مرگ مغزی شده است، متوجه نمی شوند که این به معنای فوت است. این مسئله موجب می شود که ما نتوانیم اعضا را در زمان مناسب برداشت نماییم. در نتیجه، هرچه فرهنگ سازی در این حوزه بیشتر شود، خانواده ها سریع تر رضایت خواهند داد و می توانیم اعضاء بیشتری را برای پیوند به بیماران نیازمند منتقل نماییم. هم اکنون، آمار پیوند ریه در ایران کمتر از یک درصد است و پیوند قلب هم تنها ۱۰ تا ۱۵ درصد از نیازهای کشور را پوشش می دهد. این آمار به علت کمبود متخصصین متبحر در این حوزه می باشد. اما ما دستاوردهای بزرگی داریم که باید از آنها یاد نماییم.
این مطلب را می پسندید؟
(1)
(0)
تازه ترین مطالب مرتبط
نظرات بینندگان در مورد این مطلب